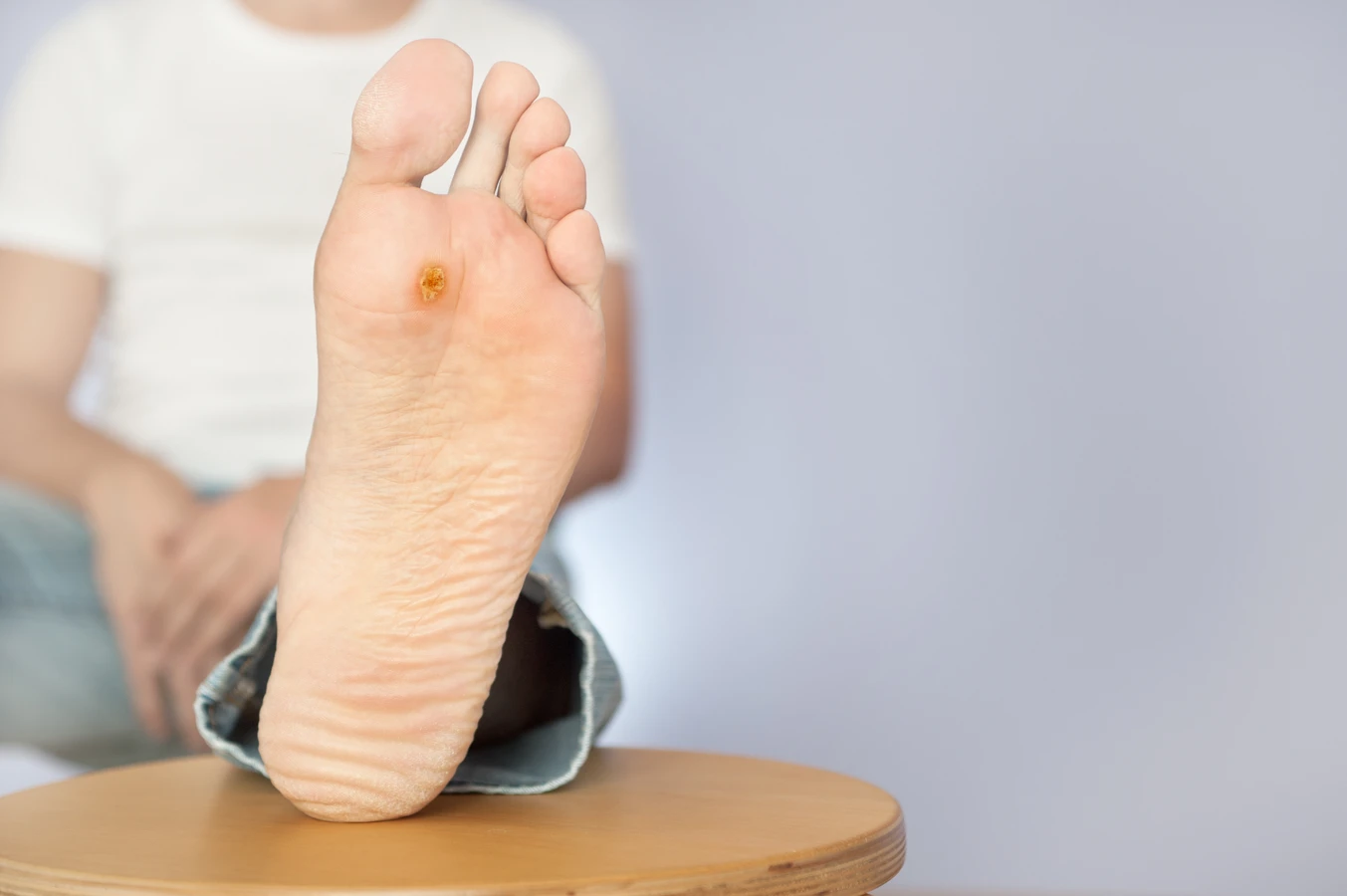
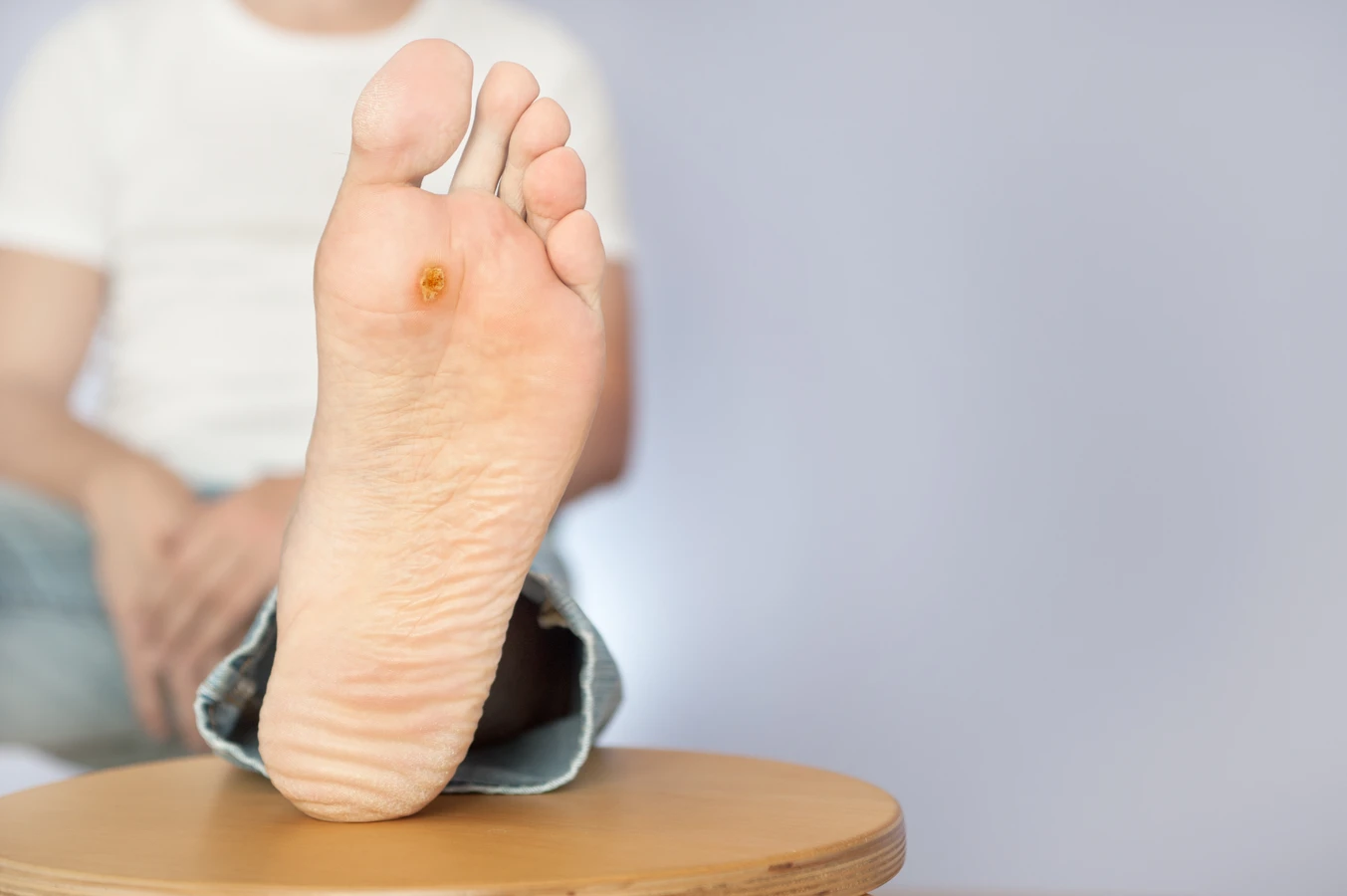
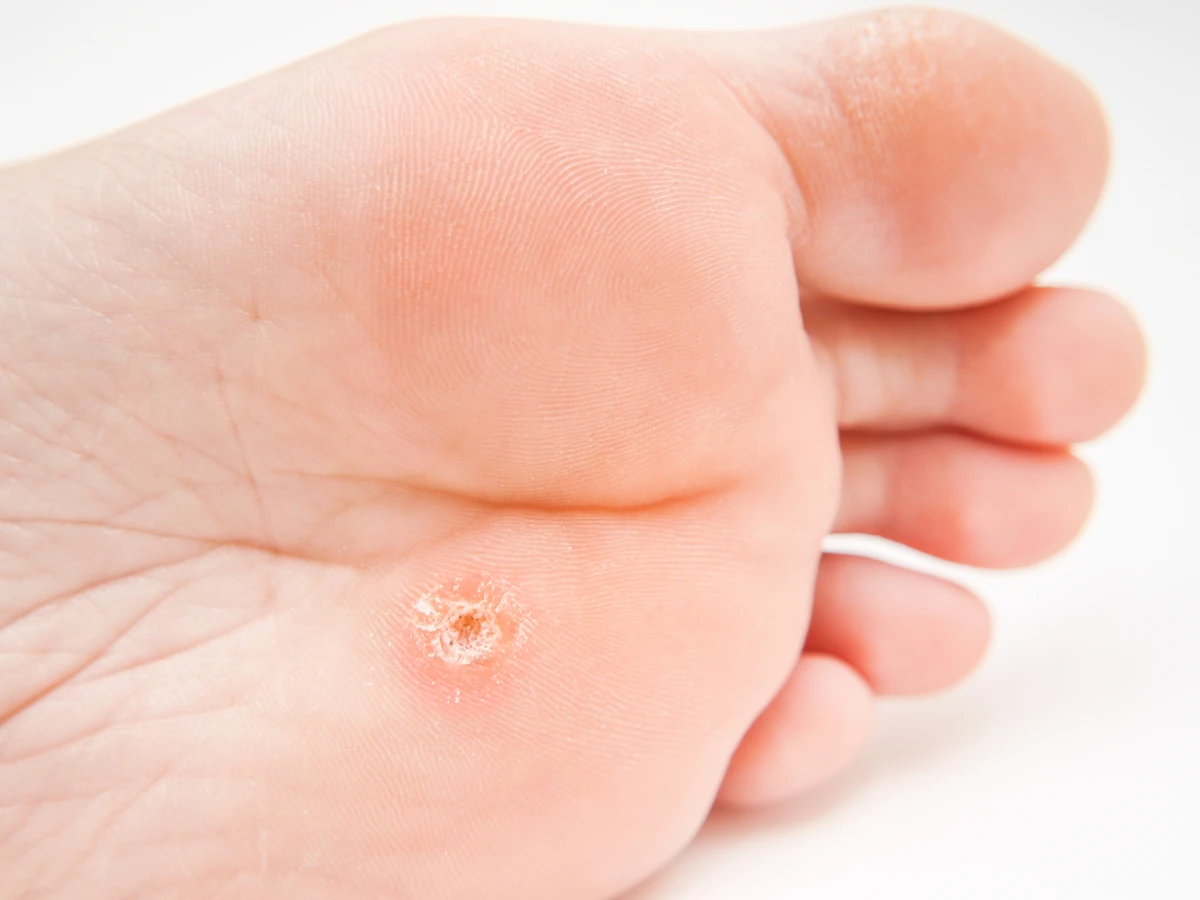
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała, wywołując dyskomfort i wstyd. Ich obecność często budzi pytania o pochodzenie i sposoby zapobiegania. Kluczowym czynnikiem odpowiedzialnym za powstawanie kurzajek jest infekcja wirusowa. Konkretnie, za te nieestetyczne zmiany odpowiadają wirusy brodawczaka ludzkiego, w skrócie HPV (ang. Human Papillomavirus). Wirusy te atakują komórki naskórka, prowadząc do ich niekontrolowanego namnażania się i tworzenia charakterystycznych narośli.
Istnieje ponad sto typów wirusa HPV, a każdy z nich ma tendencję do infekowania określonych obszarów skóry. Niektóre typy HPV preferują skórę dłoni i stóp, powodując powstawanie brodawek zwykłych i podeszwowych. Inne mogą lokalizować się w okolicach narządów płciowych, prowadząc do brodawek płciowych, które jednak nie są przedmiotem tego artykułu. Warto podkreślić, że wirus HPV jest bardzo powszechny i wiele osób w ciągu życia jest na niego narażonych, jednak nie u każdego dochodzi do rozwoju widocznych kurzajek. Odporność organizmu odgrywa kluczową rolę w tym procesie.
Zrozumienie mechanizmu infekcji HPV jest pierwszym krokiem do skutecznego zapobiegania i leczenia kurzajek. Wirus ten przenosi się głównie poprzez bezpośredni kontakt skóra do skóry, a także przez kontakt z zakażonymi powierzchniami. Wilgotne i ciepłe środowiska, takie jak baseny, szatnie czy sauny, stanowią idealne warunki do rozwoju i rozprzestrzeniania się wirusa. Dlatego też, dbanie o higienę osobistą i unikanie wspólnego korzystania z przedmiotów osobistego użytku jest niezwykle ważne w profilaktyce przeciwko kurzajkom.
Z czego robią się kurzajki i jak wirus HPV je powoduje?
Wirus HPV, będący główną przyczyną powstawania kurzajek, wnika do naskórka poprzez mikrouszkodzenia skóry. Nawet niewielkie skaleczenia, otarcia czy pęknięcia naskórka mogą stanowić bramę dla wirusa. Po wniknięciu do komórek naskórka, wirus HPV integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza. Następnie rozpoczyna się proces namnażania wirusa, który prowadzi do przyspieszonego podziału komórek naskórka w miejscu infekcji. To właśnie nadmierny rozrost komórek tworzy widoczną, wyniosłą zmianę, którą nazywamy kurzajką.
Charakterystyczna struktura kurzajki wynika ze sposobu, w jaki wirus wpływa na cykl życia komórek naskórka. Zamiast prawidłowego różnicowania i złuszczania się, zainfekowane komórki gromadzą się, tworząc nierówną, często brodawkowatą powierzchnię. W niektórych przypadkach kurzajki mogą być gładkie, w innych zaś posiadają wyraźne grudki i nierówności. Kolor kurzajek zazwyczaj jest zbliżony do koloru otaczającej skóry, choć czasem mogą przybierać lekko szarawy lub brązowawy odcień. Zjawisko to jest naturalną odpowiedzią organizmu na obecność infekcji wirusowej.
Należy pamiętać, że sama obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy. Ponadto, układ odpornościowy może skutecznie zwalczać wirusa, zanim ten zdąży spowodować widoczne zmiany. Czasami zdarza się, że kurzajki znikają samoistnie po pewnym czasie, co jest dowodem na działanie naturalnych mechanizmów obronnych organizmu. Jednak w wielu przypadkach potrzebna jest interwencja medyczna, aby pozbyć się uporczywych zmian.
Jakie czynniki sprzyjają powstawaniu kurzajek na skórze?
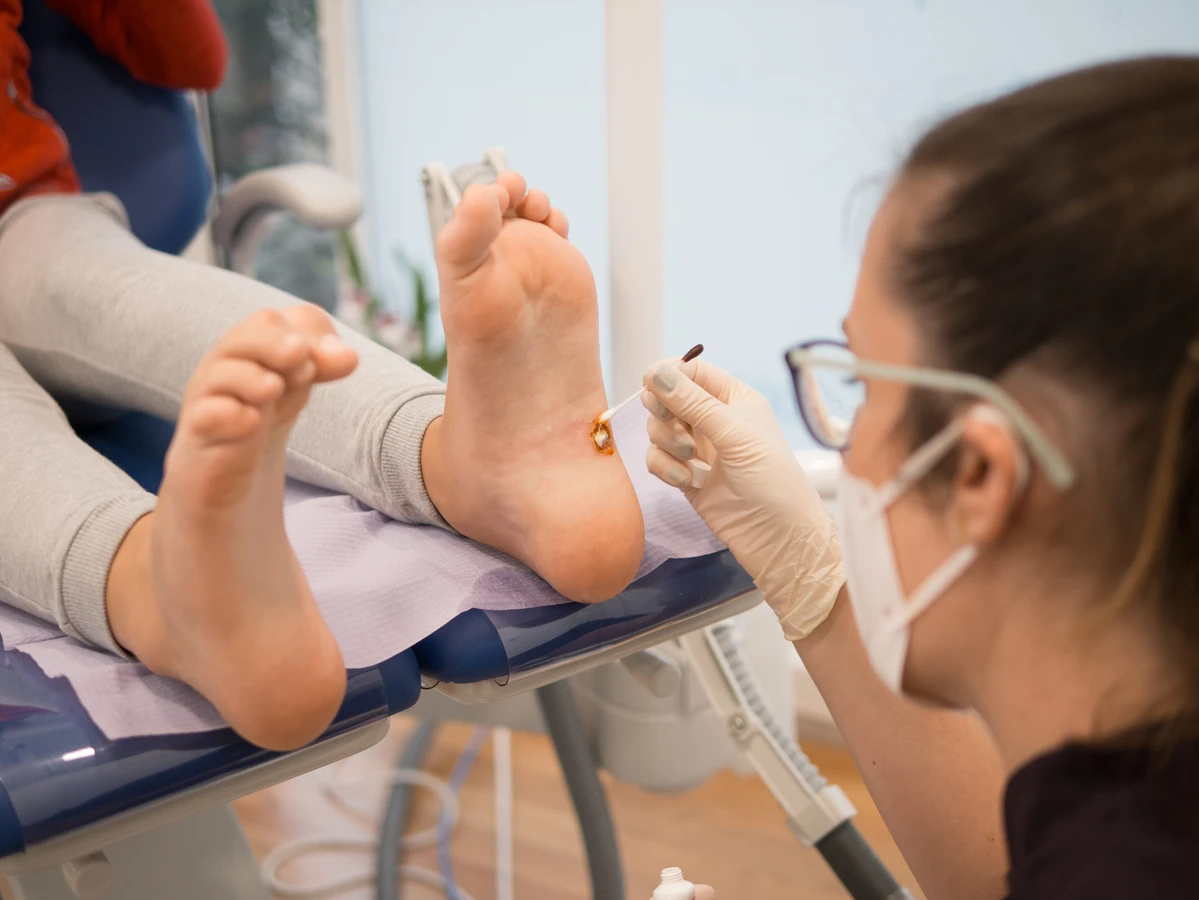
Wilgotne środowisko stanowi kolejny ważny czynnik sprzyjający rozprzestrzenianiu się wirusa. Miejsca takie jak baseny, sauny, siłownie, a także wspólne łazienki i szatnie, są idealnym środowiskiem dla wirusa HPV. Dzieci, które często spędzają czas w takich miejscach i mają delikatniejszą skórę, są szczególnie narażone na zakażenie. Długotrwałe moczenie skóry, na przykład podczas pływania, może osłabić jej barierę ochronną, ułatwiając wirusowi wniknięcie do organizmu. Dlatego też, zaleca się noszenie klapek w miejscach publicznych o podwyższonej wilgotności.
Uszkodzenia skóry, nawet te pozornie niewielkie, otwierają drogę dla wirusa HPV. Zadrapania, skaleczenia, ukąszenia owadów, a nawet suchość i pękanie skóry, szczególnie na stopach, mogą stanowić punkty wejścia dla wirusa. Osoby, które często narażają swoje dłonie na kontakt z wodą i detergentami, mogą również mieć zwiększone ryzyko. Dotyczy to zwłaszcza zawodów wymagających częstego mycia rąk lub pracy w wilgotnym środowisku. Dbanie o odpowiednie nawilżenie skóry i szybkie opatrywanie wszelkich ran jest istotne w profilaktyce.
Dodatkowe czynniki ryzyka obejmują:
- Bezpośredni kontakt z osobą zakażoną wirusem HPV.
- Dotykanie istniejących kurzajek, a następnie dotykanie innych części własnego ciała, co może prowadzić do ich rozprzestrzeniania.
- Używanie wspólnych ręczników, obuwia czy przyborów do higieny osobistej.
- Narażenie skóry na ścieranie lub podrażnienie.
- Depilacja lub golenie obszarów skóry, na których znajdują się kurzajki, co może sprzyjać ich rozprzestrzenianiu.
- Nieuwaga w miejscach publicznych, takich jak przebieralnie czy prysznice na siłowniach.
W jaki sposób dochodzi do przenoszenia wirusa powodującego kurzajki?
Przenoszenie wirusa HPV odpowiedzialnego za kurzajki odbywa się przede wszystkim poprzez bezpośredni kontakt z zakażoną skórą. Oznacza to, że dotknięcie kurzajki u innej osoby może spowodować przeniesienie wirusa na własną skórę. Ten rodzaj transmisji jest najbardziej powszechny i najłatwiejszy do zrozumienia. Wirus znajduje się na powierzchni skóry osoby zakażonej i może łatwo przejść na skórę zdrowej osoby, jeśli dojdzie do kontaktu.
Jednakże, wirus HPV może przetrwać również na przedmiotach i powierzchniach, z którymi osoba zakażona miała kontakt. Takie pośrednie przenoszenie wirusa jest szczególnie częste w miejscach publicznych. Przykłady obejmują poręcze, klamki, maty na siłowni, a także podłogi w szatniach i pod prysznicami. Jeśli osoba zakażona pozostawiła na tych powierzchniach cząsteczki wirusa, a następnie inna osoba dotknie tych miejsc i przeniesie wirusa na swoją skórę (zwłaszcza jeśli ma ona jakieś mikrouszkodzenia), może dojść do infekcji.
Wilgotne i ciepłe środowiska, takie jak wspomniane już baseny, sauny czy jacuzzi, sprzyjają nie tylko przetrwaniu wirusa na powierzchniach, ale także jego namnażaniu. Woda w basenie może zawierać cząsteczki wirusa, które następnie osadzają się na skórze pływających. Dlatego też, nawet jeśli nie dochodzi do bezpośredniego kontaktu z inną osobą, można zarazić się wirusem HPV w takich miejscach. Noszenie obuwia ochronnego, takiego jak klapki, jest kluczowe dla zminimalizowania ryzyka w tych sytuacjach.
Warto również wspomnieć o możliwości tzw. autoinokulacji, czyli przenoszenia wirusa z jednej części własnego ciała na inną. Jeśli osoba ma kurzajkę na dłoni, a następnie podrapie się po twarzy lub innym miejscu na ciele, może nieświadomie przenieść wirusa i spowodować powstanie nowych zmian. Dzieci są szczególnie podatne na autoinokulację ze względu na swoje nawyki i mniejszą świadomość higieniczną. Dlatego też, edukacja na temat higieny i unikanie drapania kurzajek jest ważnym elementem profilaktyki.
Jakie są rodzaje kurzajek i czym się charakteryzują?
Istnieje wiele rodzajów kurzajek, które różnią się wyglądem, lokalizacją i typem wirusa HPV, który je wywołuje. Zrozumienie tych różnic pomaga w prawidłowej diagnozie i wyborze odpowiedniej metody leczenia. Najczęściej spotykanym typem są brodawki zwykłe, które zazwyczaj pojawiają się na palcach rąk, dłoniach i łokciach. Mają one charakterystyczną, chropowatą powierzchnię, przypominającą kalafior. Mogą być pojedyncze lub występować w skupiskach.
Brodawki podeszwowe, zwane również kurzajkami na stopach, lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one wciśnięte w głąb skóry i mogą być bardzo bolesne. Ich powierzchnia jest zazwyczaj grubsza i twardsza, a obecność drobnych, czarnych kropek, będących zakrzepłymi naczynkami krwionośnymi, jest charakterystycznym objawem. Mogą sprawiać wrażenie odcisków, jednak różnią się od nich obecnością tych drobnych naczyń.
Kolejnym rodzajem są brodawki płaskie, które występują głównie na twarzy, dłoniach i kolanach. Charakteryzują się płaską, gładką powierzchnią i są zazwyczaj mniejsze od brodawek zwykłych. Mogą mieć kolor cielisty, lekko żółtawy lub brązowawy. Często pojawiają się w linii, co może być wynikiem drapania i rozprzestrzeniania wirusa przez skórę. Są mniej bolesne, ale mogą być bardziej uporczywe w leczeniu.
Inne, rzadsze rodzaje kurzajek obejmują brodawki nitkowate, które są cienkie i wydłużone, często pojawiające się na szyi, powiekach czy w okolicach pach. Mogą być drażniące i łatwo ulec uszkodzeniu. Warto również wspomnieć o brodawkach mozaikowych, które są skupiskami wielu małych brodawek tworzących większy obszar. Te mogą być szczególnie trudne do usunięcia ze względu na ich rozległość.
Podsumowując, kluczowe rodzaje kurzajek to:
- Brodawki zwykłe (pospolite)
- Brodawki podeszwowe (kurzajki na stopach)
- Brodawki płaskie
- Brodawki nitkowate
- Brodawki mozaikowe
Każdy z tych typów może wymagać nieco innego podejścia terapeutycznego, dlatego ważne jest, aby skonsultować się z lekarzem w celu postawienia trafnej diagnozy.
Czy kurzajki są groźne i czy mogą się same usunąć?
Kurzajki same w sobie zazwyczaj nie są groźne dla zdrowia i nie stanowią zagrożenia dla życia. Są to łagodne zmiany skórne wywołane infekcją wirusową. Jednakże, ich obecność może być źródłem dyskomfortu fizycznego, bólu (szczególnie w przypadku brodawek podeszwowych) oraz problemów estetycznych, które mogą wpływać na samopoczucie i pewność siebie. W niektórych przypadkach, zwłaszcza gdy kurzajki znajdują się w miejscach narażonych na otarcia lub urazy, mogą ulec krwawieniu lub stanom zapalnym.
Należy jednak pamiętać, że pewne typy wirusa HPV, które wywołują kurzajki w okolicach narządów płciowych (brodawki płciowe), są związane ze zwiększonym ryzykiem rozwoju nowotworów. Te typy wirusa są inne niż te, które zazwyczaj powodują kurzajki na dłoniach i stopach. W przypadku brodawek narządów płciowych, konsultacja z lekarzem jest absolutnie konieczna ze względu na potencjalne ryzyko. W kontekście kurzajek na skórze, to ryzyko jest minimalne.
Dobrą wiadomością jest to, że układ odpornościowy organizmu jest w stanie samodzielnie zwalczyć wirusa HPV i doprowadzić do samoistnego ustąpienia kurzajek. Jest to proces, który może trwać od kilku miesięcy do nawet kilku lat. U dzieci obserwuje się wyższy wskaźnik samoistnego zanikania kurzajek niż u dorosłych. Dzieje się tak, ponieważ ich układ odpornościowy jest zazwyczaj silniejszy i bardziej aktywny. Czasami kurzajka może po prostu z czasem zniknąć, nie pozostawiając śladu.
Jednakże, poleganie wyłącznie na samoistnym zaniku kurzajek nie zawsze jest optymalnym rozwiązaniem. Czekanie może prowadzić do rozprzestrzeniania się infekcji na inne części ciała lub do zakażenia innych osób. Ponadto, niektóre kurzajki mogą być bardzo uporczywe i nie zanikają samoistnie, powodując długotrwały dyskomfort. W takich przypadkach, a także gdy kurzajki są liczne, bolesne lub szybko się rozprzestrzeniają, zaleca się konsultację z lekarzem lub dermatologiem. Istnieje wiele skutecznych metod leczenia, które mogą przyspieszyć proces pozbywania się kurzajek.
W jaki sposób można zapobiegać powstawaniu kurzajek na skórze?
Zapobieganie powstawaniu kurzajek opiera się głównie na ograniczeniu kontaktu z wirusem HPV i dbaniu o wzmocnienie naturalnych barier ochronnych skóry. Podstawową zasadą jest unikanie bezpośredniego kontaktu z istniejącymi kurzajkami, zarówno u innych osób, jak i na własnym ciele. W przypadku stwierdzenia u siebie kurzajki, należy unikać jej drapania, skubania czy ściskania, co może prowadzić do rozprzestrzeniania się wirusa.
Kluczową rolę odgrywa higiena osobista. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z powierzchniami w miejscach publicznych, znacząco zmniejsza ryzyko przeniesienia wirusa. Warto również dbać o odpowiednie nawilżenie skóry, szczególnie dłoni i stóp. Sucha, popękana skóra jest bardziej podatna na infekcje, ponieważ stanowi łatwiejszą drogę wejścia dla wirusa. Używanie kremów nawilżających może pomóc w utrzymaniu jej w dobrej kondycji.
Szczególną ostrożność należy zachować w miejscach publicznych o podwyższonej wilgotności, takich jak baseny, sauny, siłownie czy wspólne prysznice. W takich miejscach zawsze należy nosić klapki lub inne obuwie ochronne, aby zminimalizować ryzyko kontaktu stóp z zakażonymi powierzchniami. Unikanie pożyczania ręczników, obuwia czy innych przedmiotów osobistego użytku również jest ważnym elementem profilaktyki.
Wzmocnienie układu odpornościowego poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną może również pomóc organizmowi w skuteczniejszym zwalczaniu wirusa HPV w przypadku ekspozycji. Chociaż nie ma szczepionki chroniącej przed wszystkimi typami HPV, dostępne są szczepienia przeciwko niektórym typom wirusa, które mogą zapobiegać rozwojowi nie tylko kurzajek, ale także poważniejszych chorób związanych z HPV, takich jak niektóre nowotwory. Warto rozważyć tę opcję w porozumieniu z lekarzem.
Dodatkowe zalecenia profilaktyczne obejmują:
- Unikanie wspólnego korzystania z ręczników i innych akcesoriów higienicznych.
- Szybkie opatrywanie wszelkich skaleczeń, zadrapań i otarć na skórze.
- Utrzymywanie skóry w dobrej kondycji, wolnej od nadmiernej suchości i pękania.
- Edukacja dzieci na temat higieny i unikania dotykania kurzajek.
- Rozważenie szczepienia przeciwko HPV, szczególnie w młodszym wieku.