Kurzajki, powszechnie znane jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów. Zakażenie HPV może prowadzić do nieestetycznych i czasem bolesnych narośli, które najczęściej pojawiają się na dłoniach, palcach, stopach, a także w innych miejscach na ciele. Zrozumienie mechanizmu powstawania tych zmian jest kluczowe do ich skutecznego zapobiegania i leczenia.
Wirus HPV przenosi się przez bezpośredni kontakt skóra do skóry lub poprzez kontakt z zakażonymi powierzchniami. Środowiska wilgotne i ciepłe, takie jak baseny, szatnie czy siłownie, sprzyjają namnażaniu się wirusa i ułatwiają jego transmisję. Nawet drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, mogą stanowić bramę dla wirusa do wniknięcia do organizmu. Po zakażeniu wirus atakuje komórki naskórka, powodując ich nadmierny rozrost i tworzenie charakterystycznej brodawki.
Czas inkubacji, czyli okres od momentu zakażenia do pojawienia się widocznych objawów, może być bardzo różny. Zwykle trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus pozostaje niewidoczny, a organizm może nie wykazywać żadnych symptomów zakażenia. Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym infekcja może zostać zwalczona samoistnie, a kurzajki mogą zniknąć bez leczenia. Niestety, u niektórych osób, szczególnie tych z osłabioną odpornością, wirus może przetrwać i manifestować się w postaci brodawek.
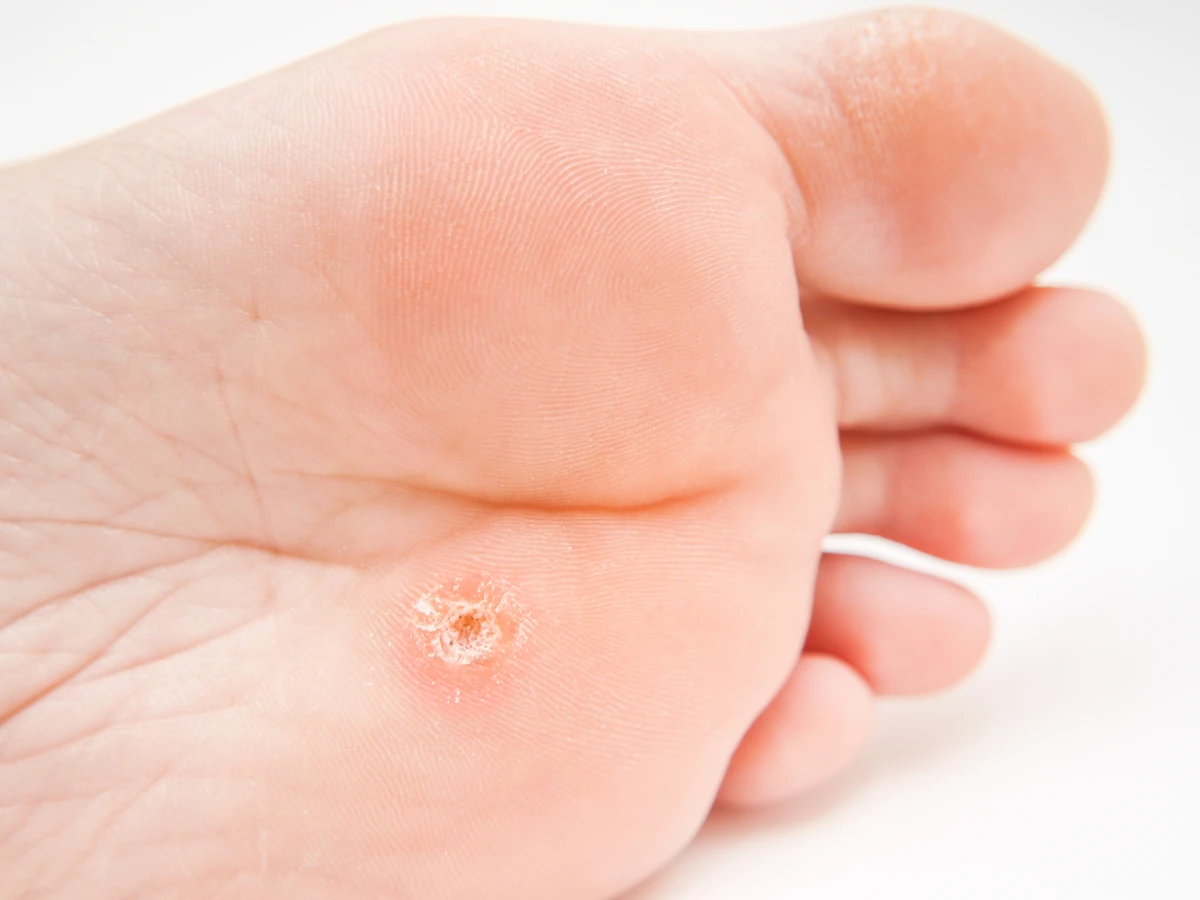
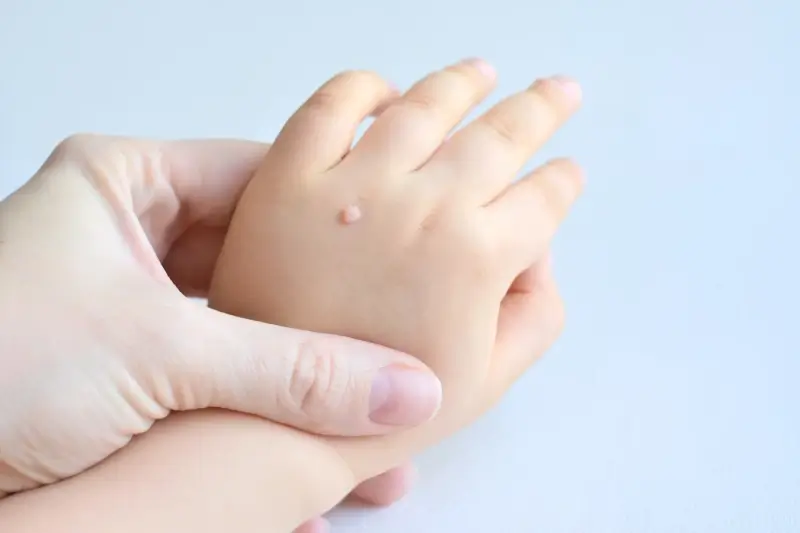
Istnieje wiele rodzajów kurzajek, a ich wygląd zależy od lokalizacji na ciele i typu wirusa HPV, który je wywołał. Najczęściej spotykane są kurzajki zwykłe, które pojawiają się na dłoniach i palcach, mają chropowatą powierzchnię i mogą być lekko wypukłe. Kurzajki stóp, zwane także brodawkami podeszwowymi, rosną do wewnątrz pod wpływem nacisku podczas chodzenia, co może powodować ból. Inne typy to kurzajki płaskie, które są mniejsze, gładsze i mogą występować w większych skupiskach, a także kurzajki mozaikowe, które tworzą większe, spłaszczone obszary.
Zrozumienie tego, jak powstają kurzajki, pozwala na podjęcie odpowiednich kroków profilaktycznych. Higiena osobista, unikanie bezpośredniego kontaktu z osobami z widocznymi brodawkami oraz dbanie o zdrowy układ odpornościowy to podstawowe zasady, które mogą zmniejszyć ryzyko zakażenia wirusem HPV. Warto pamiętać, że choć kurzajki są zazwyczaj niegroźne, mogą być uciążliwe i wpływać na komfort życia, dlatego w przypadku ich pojawienia się, warto rozważyć konsultację z lekarzem lub farmaceutą.
Czynniki sprzyjające pojawianiu się kurzajek u dzieci i dorosłych
Choć wirus brodawczaka ludzkiego (HPV) jest główną przyczyną powstawania kurzajek, jego aktywność i manifestacja na skórze są często potęgowane przez szereg czynników. Zrozumienie tych elementów jest kluczowe dla skutecznej profilaktyki, szczególnie w kontekście osób o zwiększonej podatności, takich jak dzieci czy osoby z osłabioną odpornością. Wirus HPV jest powszechny, ale nie każdy zakażony rozwija kurzajki. To właśnie dodatkowe czynniki decydują o tym, czy infekcja przerodzi się w widoczne zmiany.
Jednym z najważniejszych czynników jest stan układu odpornościowego. Osoby z obniżoną odpornością, na przykład po przeszczepach narządów, cierpiące na choroby przewlekłe takie jak HIV/AIDS, czy przyjmujące leki immunosupresyjne, są bardziej narażone na rozwój kurzajek i trudności w ich leczeniu. Również stres, niedobory żywieniowe czy brak odpowiedniej ilości snu mogą negatywnie wpływać na funkcjonowanie systemu immunologicznego, zwiększając podatność na infekcje wirusowe, w tym HPV.
Kolejnym istotnym aspektem jest wilgotność i ciepło. Miejsca takie jak baseny, sauny, szatnie, a nawet wilgotne obuwie, tworzą idealne warunki dla przetrwania i namnażania się wirusa HPV. W takich środowiskach ryzyko zakażenia jest znacznie wyższe, dlatego zaleca się noszenie klapek pod prysznicem i unikanie chodzenia boso w miejscach publicznych. Dzieci, ze względu na częstsze zabawy w wilgotnych miejscach i często nieświadome zagrożeń, są szczególnie podatne na zakażenie.
Uszkodzenia skóry stanowią kolejną „furtkę” dla wirusa. Nawet drobne skaleczenia, otarcia, zadrapania czy pęknięcia naskórka, które często pojawiają się na dłoniach i stopach, mogą ułatwić wirusowi wniknięcie do organizmu. Szczególnie suche, popękane pięty lub skórki wokół paznokci mogą zwiększać ryzyko infekcji. Dlatego ważne jest dbanie o odpowiednie nawilżenie skóry i szybkie opatrywanie wszelkich ran.
Współdzielenie przedmiotów osobistych, takich jak ręczniki, obuwie czy narzędzia do pielęgnacji paznokci, również może przyczynić się do rozprzestrzeniania wirusa. Chociaż zakażenie zwykle wymaga bezpośredniego kontaktu ze skórą zainfekowanej osoby lub zakażoną powierzchnią, dzielenie się przedmiotami zwiększa szansę na kontakt z wirusem.
Warto również wspomnieć o czynniku genetycznym. Chociaż nie jest on decydujący, niektórzy ludzie mogą być genetycznie predysponowani do większej wrażliwości na wirusa HPV lub do silniejszej reakcji immunologicznej, która objawia się w postaci brodawek.
Podsumowując, pojawienie się kurzajek to często wynik interakcji między wirusem HPV a pewnymi czynnikami indywidualnymi i środowiskowymi. Osłabienie odporności, wilgotne i ciepłe środowisko, uszkodzenia skóry, a także pewne nawyki higieniczne mogą znacząco zwiększyć ryzyko zakażenia i rozwoju tych niechcianych zmian skórnych.
Jak wirus HPV wywołuje kurzajki na skórze człowieka
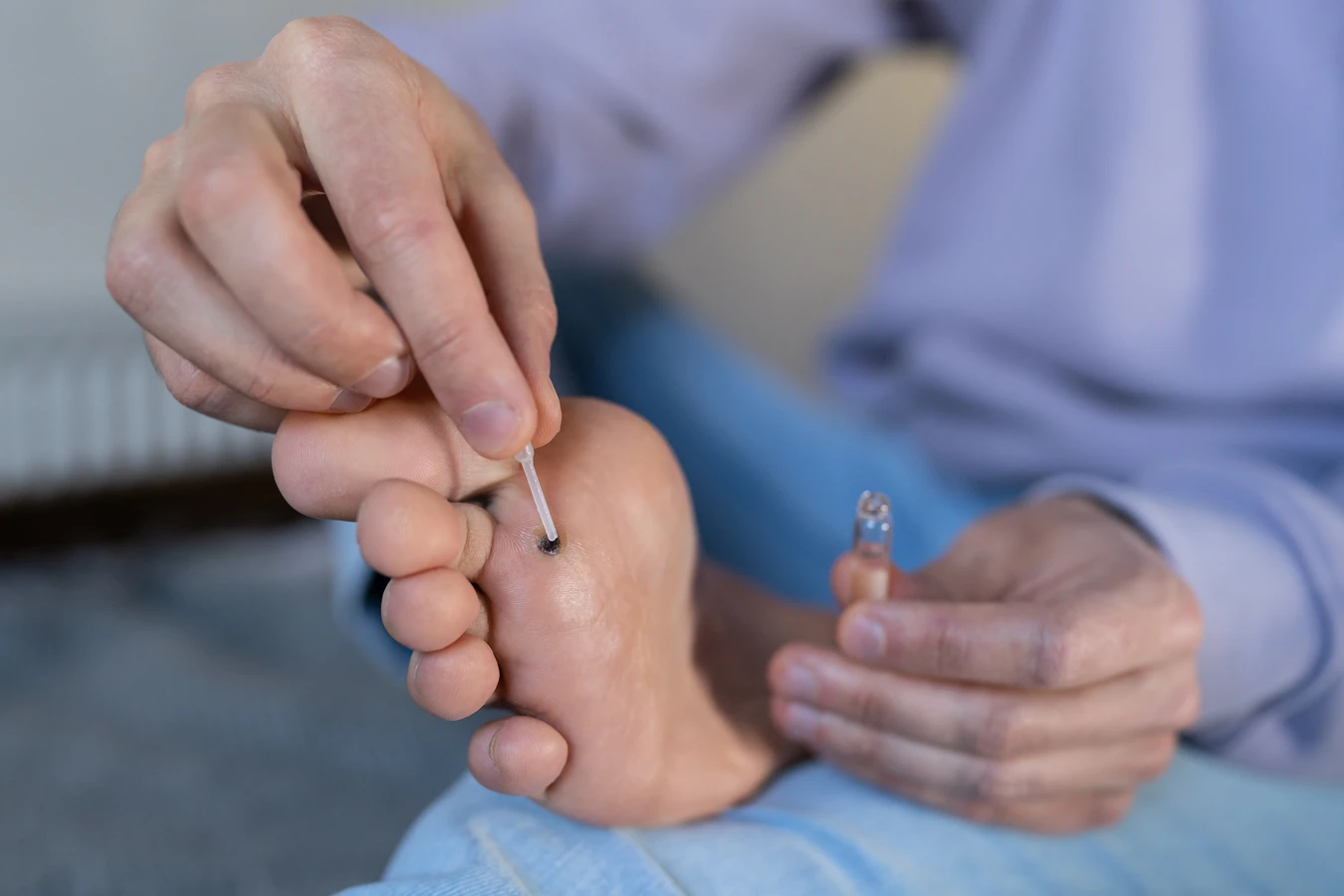
Kluczowym elementem w zrozumieniu, jak powstają kurzajki, jest poznanie mechanizmu działania wirusa brodawczaka ludzkiego (HPV). Ten powszechny patogen jest odpowiedzialny za zmiany skórne, które potocznie nazywamy kurzajkami, brodawkami czy kurzajkami. Wirus HPV nie jest jednolity – istnieje ponad 150 jego typów, z których niektóre są łagodne i wywołują zmiany skórne, podczas gdy inne mogą być odpowiedzialne za poważniejsze schorzenia, w tym nowotwory.
Proces zakażenia rozpoczyna się od kontaktu z wirusem. Wirus HPV przenosi się głównie drogą kontaktową. Może to być bezpośredni kontakt skóra do skóry z osobą zakażoną, na przykład podczas podawania ręki lub przez kontakt z zainfekowanymi powierzchniami, takimi jak podłogi w publicznych łazienkach, prysznicach, szatniach czy siłowniach. Wirus preferuje wilgotne i ciepłe środowisko, co sprzyja jego przetrwaniu poza organizmem.
Kolejnym etapem jest wniknięcie wirusa do organizmu. Wirus HPV nie jest w stanie przebić się przez zdrową, nieuszkodzoną barierę naskórkową. Dlatego też kluczową rolę odgrywają drobne urazy skóry, takie jak skaleczenia, otarcia, pęknięcia czy zadrapania. Te niewielkie uszkodzenia tworzą otwarte „drzwi”, przez które wirus może dostać się do głębszych warstw naskórka. Szczególnie podatne są miejsca takie jak okolice paznokci, suche i popękane pięty czy miejsca narażone na ciągłe tarcie.
Po wniknięciu do komórek naskórka, wirus HPV zaczyna się namnażać. Wirus jest pasożytem bezwzględnym, co oznacza, że do replikacji potrzebuje żywych komórek gospodarza. Wirus HPV infekuje przede wszystkim keratynocyty, czyli komórki naskórka, które produkują keratynę – główne białko budujące skórę, włosy i paznokcie. Zakażone keratynocyty zaczynają niekontrolowanie się dzielić i mnożyć, co prowadzi do powstania charakterystycznych zmian.
Nadmierna proliferacja komórek naskórka jest bezpośrednią przyczyną powstawania brodawki. Wirus HPV wpływa na cykl komórkowy, zaburzając jego normalne funkcjonowanie i powodując jego przyspieszenie. W efekcie powstaje widoczne zgrubienie skóry, które ma specyficzną, często chropowatą fakturę. Czas od zakażenia do pojawienia się widocznej kurzajki, zwany okresem inkubacji, może być bardzo zmienny – od kilku tygodni do nawet kilku miesięcy.
Ważną rolę odgrywa również układ odpornościowy. U osób z prawidłowo funkcjonującym systemem immunologicznym, organizm może skutecznie zwalczyć wirusa HPV, zanim ten zdąży wywołać widoczne zmiany. Czasem zakażenie przebiega bezobjawowo, a wirus jest eliminowany przez organizm samoistnie. Jednak u osób z osłabioną odpornością, wirus ma większe szanse na przetrwanie i wywołanie brodawek, które mogą być trudniejsze do usunięcia i bardziej nawracające.
Warto podkreślić, że kurzajki same w sobie są niegroźne i zazwyczaj nie stanowią zagrożenia dla zdrowia. Stanowią one jednak problem estetyczny i mogą powodować dyskomfort, zwłaszcza gdy pojawiają się na stopach i utrudniają chodzenie. Świadomość tego, jak wirus HPV wywołuje te zmiany, jest pierwszym krokiem do skutecznej profilaktyki i właściwego postępowania w przypadku ich wystąpienia.
Sposoby przenoszenia się wirusa powodującego kurzajki
Kurzajki, znane również jako brodawki, są wynikiem infekcji wirusem brodawczaka ludzkiego (HPV). Zrozumienie dróg, jakimi wirus ten może się przenosić, jest kluczowe do zapobiegania zakażeniu i uniknięcia powstawania tych nieestetycznych zmian skórnych. Wirus HPV jest niezwykle powszechny, a jego transmisja może odbywać się na kilka sposobów, często związanych z bezpośrednim kontaktem lub kontaktem z zakażonymi powierzchniami.
Najczęstszą drogą przenoszenia jest bezpośredni kontakt skóra do skóry. Dotyczy to sytuacji, gdy zdrowa osoba ma kontakt z obszarem skóry osoby zakażonej, na którym znajdują się brodawki. Może to mieć miejsce podczas podawania ręki, kontaktu fizycznego, a także podczas aktywności sportowych, gdzie dochodzi do bliskiego kontaktu między zawodnikami. Dzieci, ze względu na swoją naturalną skłonność do bliskich interakcji i zabaw, są szczególnie narażone na ten rodzaj transmisji.
Wirus HPV może również przenosić się poprzez kontakt z zakażonymi przedmiotami i powierzchniami, zwanymi wektorami. Miejsca publiczne o wysokiej wilgotności i temperaturze, takie jak baseny, sauny, siłownie, szatnie czy wspólne prysznice, stanowią idealne środowisko dla przetrwania wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Podobnie, dzielenie się ręcznikami, obuwiem, dywanikami czy nawet narzędziami do pielęgnacji stóp może prowadzić do zakażenia.
Istotnym czynnikiem ułatwiającym przenoszenie wirusa jest obecność mikrourazów na skórze. Wirus HPV nie jest w stanie przeniknąć przez nieuszkodzoną barierę naskórkową. Jednakże drobne skaleczenia, otarcia, pęknięcia skóry, zadrapania czy nawet suchość i łuszczenie się naskórka, mogą stanowić otwartą „furtkę” dla wirusa. Właśnie dlatego kurzajki często pojawiają się na dłoniach, palcach i stopach – miejscach, które są najbardziej narażone na drobne urazy i kontakt z różnymi powierzchniami.
Autoinokulacja to kolejny sposób przenoszenia wirusa, który polega na przenoszeniu go z jednej części ciała na inną przez samego zakażonego. Może to nastąpić na przykład podczas drapania kurzajki, a następnie dotykania innej części skóry. Jest to częsty mechanizm rozprzestrzeniania się brodawek na różne obszary ciała u tej samej osoby.
Warto również wspomnieć o możliwości przeniesienia wirusa z matki na dziecko podczas porodu, choć jest to stosunkowo rzadka sytuacja. W większości przypadków, nawet jeśli matka jest nosicielką wirusa HPV związanego z brodawkami, dziecko nie ulega zakażeniu.
Ograniczenie ekspozycji na wirusa HPV jest kluczowe w zapobieganiu kurzajkom. Obejmuje to unikanie chodzenia boso w miejscach publicznych, dbanie o higienę osobistą, unikanie kontaktu z osobami z widocznymi brodawkami oraz szybkie opatrywanie wszelkich ran i zadrapań. Utrzymanie zdrowego układu odpornościowego również odgrywa rolę, ponieważ silny system immunologiczny jest w stanie skuteczniej zwalczać wirusa.
Profilaktyka kurzajek jak zapobiegać ich powstawaniu
Zapobieganie kurzajkom opiera się przede wszystkim na minimalizowaniu ryzyka zakażenia wirusem brodawczaka ludzkiego (HPV) oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Choć całkowite wyeliminowanie ryzyka jest trudne ze względu na powszechność wirusa, stosowanie się do kilku prostych zasad może znacząco zmniejszyć prawdopodobieństwo pojawienia się brodawek.
Jedną z najważniejszych zasad profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi lub po bezpośrednim kontakcie z osobami, które mogą być zakażone, jest kluczowe. Należy unikać dotykania twarzy, nosa i ust nieumytymi rękami. Szczególną uwagę należy zwrócić na higienę stóp.
W miejscach publicznych, takich jak baseny, sauny, szatnie czy sale gimnastyczne, zawsze należy nosić obuwie ochronne, na przykład klapki. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Po powrocie do domu, obuwie należy dokładnie umyć i wysuszyć.
Należy unikać bezpośredniego kontaktu z kurzajkami innych osób. Jeśli ktoś z domowników ma brodawki, należy zachować ostrożność, unikać wspólnego korzystania z ręczników, obuwia czy narzędzi do pielęgnacji ciała. Przedmioty te powinny być dezynfekowane lub używane wyłącznie przez jedną osobę.
Ważne jest również, aby dbać o kondycję skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy nawilżać skórę, szczególnie na dłoniach i stopach, aby zapobiec jej pękaniu. Wszelkie skaleczenia, otarcia czy zadrapania powinny być szybko dezynfekowane i opatrywane, aby zapobiec wniknięciu wirusa do organizmu.
Wzmocnienie układu odpornościowego jest fundamentalne w walce z wirusami, w tym HPV. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które pozytywnie wpływają na funkcjonowanie systemu immunologicznego. W okresach zwiększonego ryzyka lub osłabienia organizmu, można rozważyć suplementację witaminami, takimi jak witamina C, D czy cynk, po konsultacji z lekarzem.
Dodatkowo, warto pamiętać o unikaniu obgryzania paznokci i skórek wokół nich, ponieważ te nawyki mogą prowadzić do mikrourazów, które ułatwiają wirusowi wniknięcie do organizmu i rozwój brodawek w okolicy paznokci.
Stosowanie się do tych zasad profilaktycznych może znacząco zmniejszyć ryzyko zakażenia wirusem HPV i tym samym zapobiec powstawaniu niechcianych kurzajek. Pamiętaj, że wczesne wykrycie i odpowiednie postępowanie są kluczowe w leczeniu istniejących zmian.
Kiedy należy udać się do lekarza w sprawie kurzajek
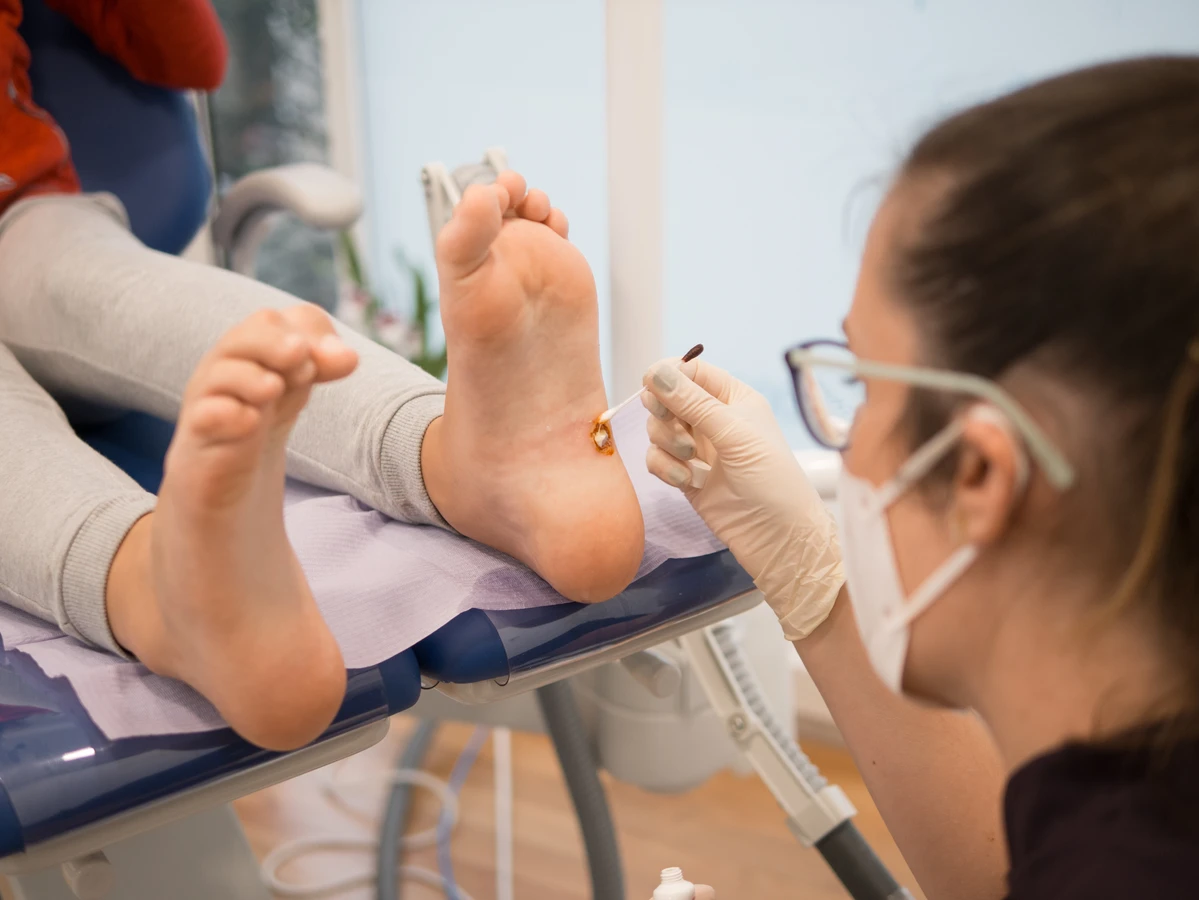
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie konieczna. Wczesne rozpoznanie i właściwe postępowanie mogą zapobiec powikłaniom i przyspieszyć proces leczenia. Zrozumienie, kiedy warto zasięgnąć porady medycznej, jest kluczowe dla zdrowia skóry.
Pierwszym sygnałem do wizyty u lekarza jest brak poprawy lub wręcz pogorszenie stanu po zastosowaniu dostępnych bez recepty metod leczenia. Jeśli kurzajka nie znika po kilku tygodniach stosowania preparatów zewnętrznych, a wręcz powiększa się, zmienia kolor, krwawi lub staje się bardziej bolesna, konieczna jest interwencja specjalisty. Lekarz będzie mógł ocenić sytuację i zaproponować skuteczniejsze metody leczenia.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością. Dotyczy to pacjentów po przeszczepach narządów, osób zakażonych wirusem HIV, cierpiących na choroby autoimmunologiczne lub przyjmujących leki immunosupresyjne. U tych osób kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i stanowić większe ryzyko powikłań. W takich przypadkach zaleca się niezwłoczną konsultację lekarską.
Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak twarz, narządy płciowe czy okolice odbytu, należy natychmiast udać się do lekarza. Zmiany w tych miejscach mogą wymagać specjalistycznego leczenia i mogą być związane z innymi typami wirusa HPV, które mają inny potencjał onkogenny. Samodzielne leczenie w takich przypadkach jest niewskazane i może być niebezpieczne.
Ból, stan zapalny, zaczerwienienie, obrzęk lub sączenie się ropy z kurzajki to sygnały, które powinny skłonić do pilnej wizyty u lekarza. Mogą one świadczyć o nadkażeniu bakteryjnym lub innym poważniejszym problemie. W takich sytuacjach lekarz przepisze odpowiednie leki, takie jak antybiotyki, aby opanować infekcję.
Kolejnym wskazaniem do konsultacji jest duża liczba brodawek lub ich szybkie rozprzestrzenianie się po ciele. Może to świadczyć o osłabieniu układu odpornościowego lub o szczególnie agresywnej formie infekcji wirusowej. Lekarz będzie w stanie zdiagnozować przyczynę i zaproponować kompleksowe podejście do leczenia.
W przypadku dzieci, zwłaszcza małych, które mogą nie być w stanie dokładnie opisać swoich dolegliwości, a także jeśli kurzajki są liczne lub zlokalizowane w miejscach drażliwych, zawsze warto skonsultować się z pediatrą lub dermatologiem dziecięcym.
Pamiętaj, że choć wiele kurzajek można wyleczyć samodzielnie, ignorowanie niepokojących objawów lub próby agresywnego leczenia mogą prowadzić do komplikacji. Wizyta u lekarza to gwarancja bezpiecznego i skutecznego rozwiązania problemu.
„`